निपाह भाइरस (NiV) एक अत्यन्त घातक ‘जुनोटिक’ (जनावरबाट मानिसमा सर्ने) भाइरस हो, जसले पछिल्लो दुई दशकमा दक्षिण एसियाली क्षेत्रमा गम्भीर जनस्वास्थ्य चुनौती खडा गरेको छ। पहिलो पटक सन् १९९८ मा मलेसियाको सुगाइ निपाह (Sungai Nipah) गाउँमा सुँगुर फार्मका कामदारहरूमा देखिएको यो भाइरसलाई विश्व स्वास्थ्य संगठन (WHO) ले ‘Blueprint Priority Diseases’ को सूचीमा राखेको छ। यसको अर्थ यो भाइरसले कुनै पनि समयमा ठूलो महामारीको रूप लिन सक्ने र यस विरुद्धको औषधी वा खोपको अनुसन्धान अत्यन्त जरुरी छ। जनस्वास्थ्य विशेषज्ञका रूपमा यसको विश्लेषण गर्दा, निपाह केवल एउटा रोग मात्र नभई स्वास्थ्य प्रणाली र अर्थतन्त्रमा गम्भीर धक्का पुर्याउन सक्ने कारक हो। मलेसियामा यसको पहिलो लहरका क्रममा १० लाखभन्दा बढी सुँगुरहरू नष्ट गर्नुपर्दा झण्डै ३५ देखि ४० करोड अमेरिकी डलरको आर्थिक क्षति भएको थियो।
१. संक्रमणको प्रकृति र सर्ने प्रक्रिया (Mode of Transmission)
निपाह भाइरसको प्राकृतिक बासस्थान ‘टेरोपस’ (Pteropus) जातका फलफूल खाने चमेरो (Fruit bats) हुन्। यो भाइरस चमेरोको शरीरमा कुनै पनि लक्षण नदेखाई रहिरहन सक्छ र उनीहरूको थुक, पिसाब वा विष्टामार्फत वातावरणमा फैलिन्छ।
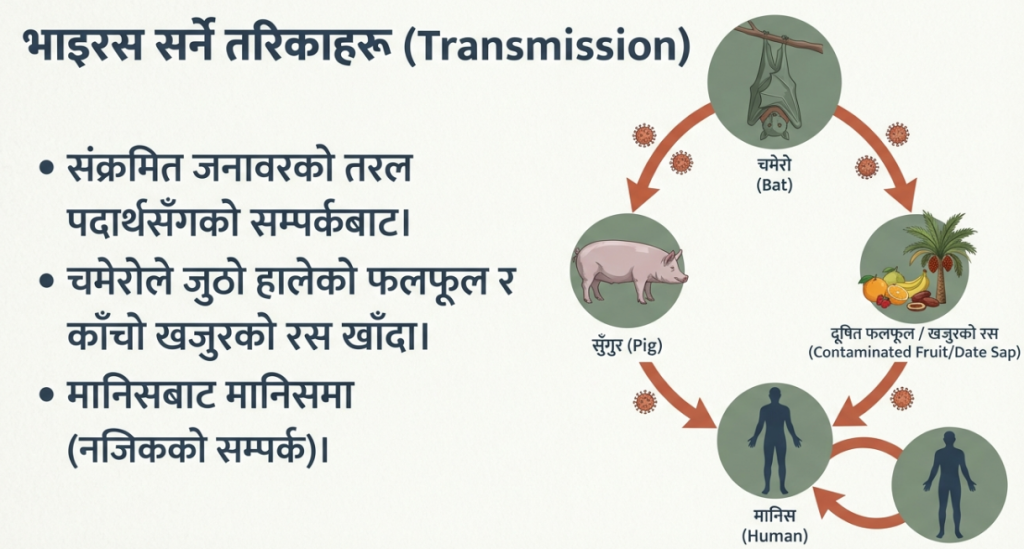
महामारी विज्ञानको दृष्टिकोणबाट यसको सर्ने पद्धति देश अनुसार फरक देखिएको छ:
• मलेसिया र सिंगापुर: यहाँ सुँगुरहरू ‘मध्यवर्ती जनावर’ (Intermediate hosts) का रूपमा रहेका थिए। चमेरोले जुठो पारेका फलफूल सुँगुरले खाँदा र ती सुँगुरहरूको प्रत्यक्ष सम्पर्कमा मानिस आउँदा संक्रमण फैलिएको थियो। फिलिपिन्समा भने घोडाबाट मानिसमा सरेको पाइएको छ।
• दक्षिण एसिया (भारत र बंगलादेश): यस क्षेत्रमा संक्रमण प्रायः कुनै मध्यवर्ती जनावर बिना नै सिधै चमेरोबाट मानिसमा सरेको पाइन्छ। विशेष गरी काँचो खजुरको रस (Date palm sap) संकलन गर्ने क्रममा चमेरोको मलमूत्रले रस दूषित हुने र सो रस सेवन गर्दा मानिस संक्रमित हुन्छन्।
• मानिसबाट मानिसमा संक्रमण: यो सबैभन्दा जोखिमपूर्ण पक्ष हो। बिरामीको र्याल, थुक, पिसाब वा अन्य शारीरिक तरल पदार्थको सम्पर्कबाट यो भाइरस सर्दछ। अस्पतालमा भर्ना भएका बिरामीबाट स्वास्थ्यकर्मी वा कुरुवामा सर्ने जोखिमलाई ‘नोसोकोमियल संक्रमण’ (Nosocomial transmission) भनिन्छ, जुन भारतको सिलिगुडी र केरलाका आउटब्रेकहरूमा स्पष्ट देखिएको थियो।
भाइरसले मानिसको कोषमा प्रवेश गर्न ‘Ephrin-B2’ र ‘B3’ रिसेप्टरहरू प्रयोग गर्दछ, जसका कारण यसले स्नायु प्रणाली र श्वासप्रश्वास प्रणालीमा सिधै आक्रमण गर्छ।
२. रोगका लक्षण र क्लिनिकल जटिलता (Signs and Symptoms)
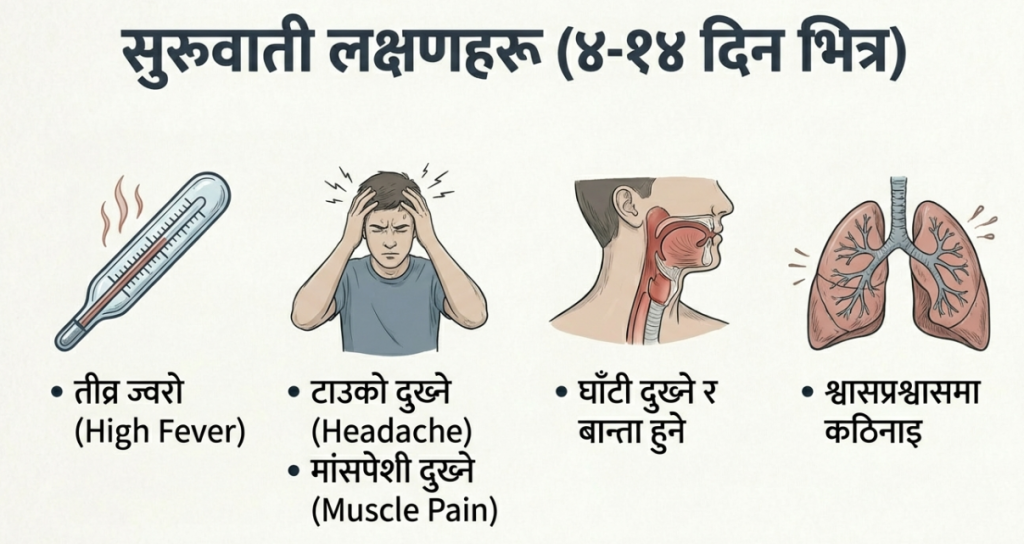
निपाह भाइरसको लक्षणहरू सामान्य रुघाखोकीदेखि घातक मस्तिष्क सुजनसम्म हुन सक्छन्। यसको ‘इन्क्युबेसन पिरियड’ (भाइरस प्रवेश गरेदेखि लक्षण देखिन लाग्ने समय) सामान्यतया ४ देखि १४ दिनको भए तापनि, केही अध्ययनहरूले यो अवधि ४५ देखि ६० दिनसम्म पनि हुन सक्ने देखाएका छन्। यो लामो अवधिले क्वारेन्टाइन व्यवस्थापनमा ठूलो चुनौती थप्दछ।
मुख्य लक्षणहरू यस प्रकार छन्:
• सुरुवाती अवस्था: उच्च ज्वरो, टाउको दुख्ने, मांसपेशी दुख्ने (Myalgia), बान्ता हुने र घाँटी दुख्ने।
• स्नायु सम्बन्धी गम्भीरता: बिरामीमा चक्कर लाग्ने, अत्यधिक झुम्म हुने (Drowsiness), र मानसिक भ्रमको स्थिति पैदा हुन्छ। यो अवस्था २४ देखि ४८ घण्टाभित्रै ‘इन्सेफलाइटिस’ (Encephalitis – मस्तिष्कको सुजन) मा परिणत भई बिरामी कोमामा जान सक्छ।
• श्वासप्रश्वासको समस्या: धेरैजसो दक्षिण एसियाली बिरामीहरूमा कडा खालको निमोनिया र श्वासप्रश्वासमा अवरोध (Acute Respiratory Distress) देखिने गरेको छ।
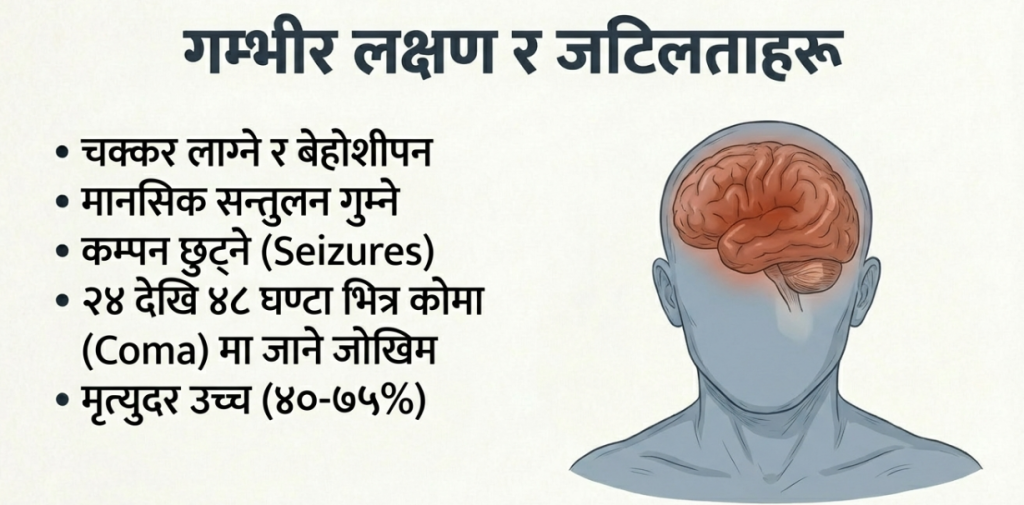
विशेषज्ञका रूपमा सचेत गराउनुपर्ने कुरा के छ भने, निपाहका लक्षणहरू जापानिज इन्सेफलाइटिस (JE) वा दादुरा (Measles) सँग मिल्दाजुल्दो हुने भएकाले सुरुवाती चरणमा रोग चिन्न गाह्रो हुन्छ, जसले गर्दा मृत्युदर उच्च हुन पुग्छ। सन् २०१८ मा भारतको केरलामा भएको आउटब्रेकमा मृत्युदर ९४.४% सम्म पुगेको थियो। संक्रमणबाट जोगिएका २०% व्यक्तिहरूमा व्यक्तित्व परिवर्तन, छारे रोग वा ‘रिल्याप्स इन्सेफलाइटिस’ (निको भएको महिनौँ वा वर्षौँपछि पुनः मस्तिष्क सुजन हुने) जस्ता दीर्घकालीन समस्याहरू देखिन सक्छन्।
३. निदान र प्रयोगशाला परीक्षण (Diagnosis)
निपाहको लक्षण अन्य भाइरल संक्रमणसँग मिल्ने हुनाले प्रयोगशाला परीक्षण नै अन्तिम आधार हो।
• RT-PCR: संक्रमणको सुरुवाती चरणमा बिरामीको रगत, पिसाब वा घाँटीको र्यालबाट भाइरसको आनुवंशिक पदार्थ (RNA) पत्ता लगाउन यो विधि प्रयोग गरिन्छ।
• ELISA: संक्रमण भएको केही दिनपछि शरीरले भाइरस विरुद्ध बनाएको एन्टिबडी (IgM र IgG) जाँच गरिन्छ।
सबैभन्दा ठूलो चुनौती यो छ कि निपा भाइरसको प्रत्यक्ष परीक्षणका लागि उच्च सुरक्षा स्तरको ‘BSL-4’ (Biosafety Level-4) प्रयोगशाला आवश्यक पर्दछ, जुन नेपाल जस्ता सीमित स्रोत भएका देशहरूमा उपलब्ध छैन।
४. उपचार र व्यवस्थापन (Treatment and Care)
हालसम्म निपाह भाइरस विरुद्ध कुनै पनि स्वीकृत खोप वा निश्चित एन्टीभाइरल औषधी उपलब्ध छैन। उपचारको मुख्य आधार ‘Supportive Care’ (लक्षण अनुसारको सघन उपचार) नै हो।
यद्यपि, केही प्रयोगात्मक उपचारहरूले आशा जगाएका छन्:
• Favipiravir (RdRp Inhibitor): जनावरहरूमा गरिएको परीक्षणमा १४ दिनसम्म यो औषधी प्रयोग गर्दा शतप्रतिशत सुरक्षा पाइएको छ।
• Monoclonal Antibodies (m102.4): अस्ट्रेलियामा विकास गरिएको यो एन्टिबडीलाई ‘Compassionate use’ (अन्तिम विकल्पका रूपमा प्रयोग गर्ने अनुमति) अन्तर्गत केही बिरामीहरूमा प्रयोग गरिएको छ।
• Remdesivir: यो औषधीले पनि केही हदसम्म भाइरस विरुद्ध काम गर्ने अनुसन्धानले देखाएको छ।
५. रोकथामका व्यावहारिक उपायहरू (Preventive Measures)
उपचारभन्दा रोकथाम नै यो भाइरस विरुद्धको मुख्य हतियार हो। निम्न उपायहरू कडाइका साथ पालना गर्नुपर्छ:
• चमेरोबाट सुरक्षा: चमेरोले टोकेका वा कोतरेका फलफूलहरू कदापि नखाने। फलफूल खानुअघि राम्ररी पखाल्ने वा बोक्रा छोडाउने।

• खजुरको रसमा सावधानी: काँचो खजुरको रस वा ताडी नपिउने। पिउनै परेमा १०० डिग्री सेल्सियसमा कम्तीमा १५ मिनेट उमालेर मात्र पिउने।

• व्यक्तिगत सरसफाइ: साबुन पानीले वा ७०% इथानोल युक्त स्यानिटाइजरले नियमित हात धुने।
• अस्पतालमा सतर्कता: शंकास्पद बिरामीको हेरचाह गर्दा स्वास्थ्यकर्मीले पूर्ण PPE (N95 मास्क, गाउन, पन्जा र चस्मा) प्रयोग गर्नुपर्छ।
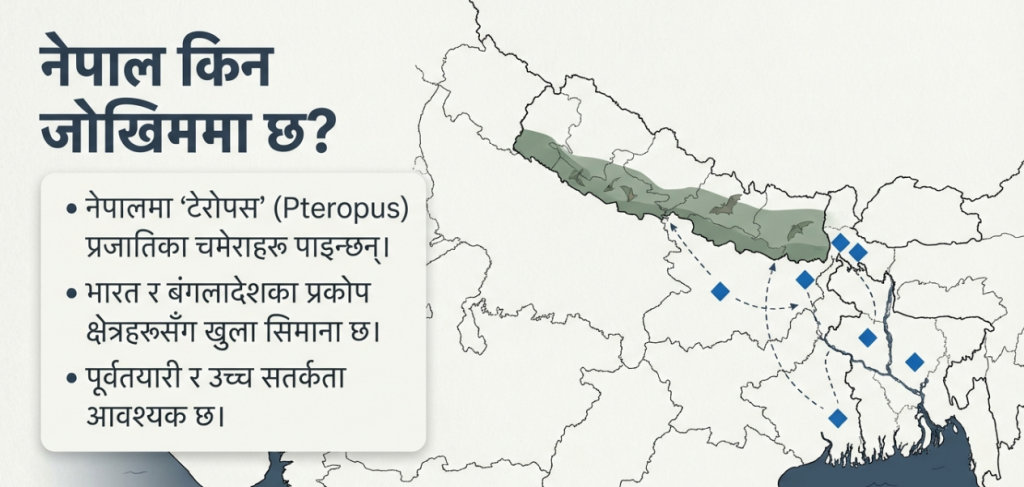
६. नेपालको जोखिम र रणनीतिक तयारी
नेपालमा हालसम्म निपाह भाइरसको प्रकोप नदेखिए पनि हामी उच्च जोखिममा छौँ। बंगलादेशको ‘निपा बेल्ट’ (Nipah Belt) मानिने २० जिल्लाहरू र भारतको पश्चिम बंगाल (सिलिगुडी) क्षेत्र नेपालको सिमानासँग जोडिएका छन्। खुला सिमाना र मानिसहरूको अनियन्त्रित आवागमनले गर्दा जुनसुकै बेला भाइरस भित्रिन सक्छ।
नेपालका लागि आगामी रणनीति:
१. निगरानी (Surveillance): सीमा क्षेत्रका अस्पतालहरूमा अज्ञात कारणले हुने ज्वरो वा मस्तिष्क सुजनका बिरामीहरूको विशेष निगरानी गरिनुपर्छ।
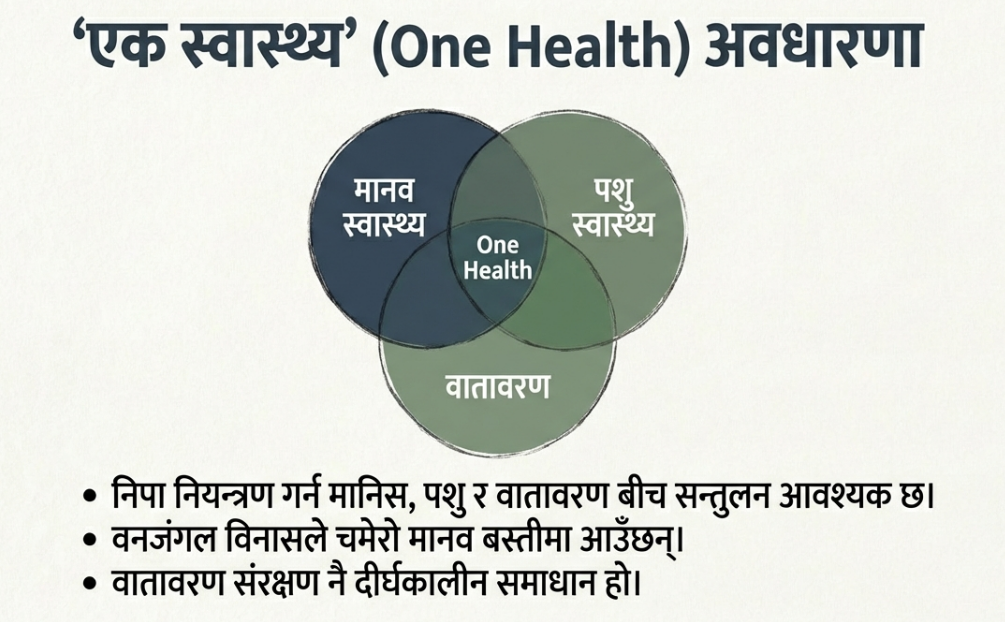
२. एकीकृत स्वास्थ्य अवधारणा (One Health Approach): यो भाइरस जनावर, वातावरण र मानिससँग जोडिएको हुनाले पशु स्वास्थ्य र मानव स्वास्थ्य क्षेत्र बीच बलियो समन्वय आवश्यक छ। चमेरो र सुँगुर पालन क्षेत्रमा नियमित अनुसन्धान गरिनुपर्छ।
३. प्रयोगशाला सुदृढीकरण: कम्तीमा पनि नमुना संकलन र सुरक्षित ढुवानीका लागि स्वास्थ्यकर्मीहरूलाई तालिम र सामग्री उपलब्ध गराउनुपर्छ।
निष्कर्षमा, निपाह भाइरस एक गम्भीर खतरा हो, तर सही सूचना र सतर्कताले यसलाई रोक्न सम्भव छ। व्यक्तिगत सरसफाइ, आहारमा सावधानी र वैज्ञानिक परामर्शको पालना नै हाम्रो सुरक्षाको आधार हो।


References
Avumegah, M. S., Griffiths, A., Spiropoulou, C. F., Mattiuzzo, G., Bentley, E. M., Shirin, T., Sultana, S., Bernasconi, V., & Azizi, A. (2026). Research and development priorities for Nipah virus outbreak preparedness. Nature Health, 1(1), 20–23. https://doi.org/10.1038/s44360-025-00014-9
Barman, K., & Giri, R. N. (2026). An Optimal Control Model for Nipah Virus Transmission from Infected Fruit Bat to Human via Contaminated Food Products. International Journal of Dynamics and Control, 14(2). https://doi.org/10.1007/s40435-025-01972-4
Bhate, J., Jain, R., & Jayabalan, A. V. (2025). Unravelling the mystery of Nipah virus: from virus to therapeutics: current insights and future frontiers. Bulletin of the National Research Centre, 49(1). https://doi.org/10.1186/s42269-025-01364-
Branda, F., Ceccarelli, G., Giovanetti, M., Albanese, M., Binetti, E., Ciccozzi, M., & Scarpa, F. (2025). Nipah Virus: A Zoonotic Threat Re-Emerging in the Wake of Global Public Health Challenges. In Microorganisms (Vol. 13, Issue 1). Multidisciplinary Digital Publishing Institute (MDPI). https://doi.org/10.3390/microorganisms13010124
Epstein, J. H., Field, H. E., Luby, S., Pulliam, J. R. C., & Daszak, P. (2006). Nipah Virus: Impact, Origins, and Causes of Emergence. Curr Infect Dis Rep, 8(1). doi: 10.1007/s11908-006-0036-2
Goswami, C., Gogoi, S. M., Choudhury, D., Konwar, N., Phukan, K., & Kalita, M. (2026). Nipah Virus: Understanding Its Zoonotic Potential and Public Health Implications. Journal of Advances in Biology & Biotechnology, 29(1), 476–489. https://doi.org/10.9734/jabb/2026/v29i13550
Joshi, J., Shah, Y., Pandey, K., Ojha, R. P., Joshi, C. R., Bhatt, L. R., Dumre, S. P., Acharya, P. R., Joshi, H. R., Rimal, S., Shahi, R., Pokharel, D., Khadka, K. S., Dahal, B., Nepal, S., Dhami, R. S., Pant, K. P., Basnet, R., & Pandey, B. D. (2023). Possible high risk of transmission of the Nipah virus in South and South East Asia: a review. In Tropical Medicine and Health (Vol. 51, Issue 1). BioMed Central Ltd. https://doi.org/10.1186/s41182-023-00535-7
Luby, S. P. (2013). The pandemic potential of Nipah virus. In Antiviral Research (Vol. 100, Issue 1, pp. 38–43). Elsevier B.V. https://doi.org/10.1016/j.antiviral.2013.07.011
Nikolay, B., Salje, H., Hossain, M. J., Khan, A. K. M. D., Sazzad, H. M. S., Rahman, M., Daszak, P., Ströher, U., Pulliam, J. R. C., Kilpatrick, A. M., Nichol, S. T., Klena, J. D., Sultana, S., Afroj, S., Luby, S. P., Cauchemez, S., & Gurley, E. S. (2019). Transmission of Nipah Virus — 14 Years of Investigations in Bangladesh. New England Journal of Medicine, 380(19), 1804–1814. https://doi.org/10.1056/nejmoa1805376
Shrestha, D., & Bhattachan, B. (2018). Nipah Virus (NiV) Infection: Is Nepal Prepared for the Possible Outbreak? Nepal Journal of Biotechnology. Dec, 2(0), 69–73. http://www.who.int/csr/don/31-may-2018-
Singh, R. K., Dhama, K., Chakraborty, S., Tiwari, R., Natesan, S., Khandia, R., Munjal, A., Vora, K. S., Latheef, S. K., Karthik, K., Singh Malik, Y., Singh, R., Chaicumpa, W., & Mourya, D. T. (2019). Nipah virus: epidemiology, pathology, immunobiology and advances in diagnosis, vaccine designing and control strategies–a comprehensive review. In Veterinary Quarterly (Vol. 39, Issue 1, pp. 26–55). Taylor and Francis Ltd. https://doi.org/10.1080/01652176.2019.1580827
Thong Wong, K., Shieh, W.-J., Kumar, S., Norain, K., Abdullah, W., Guarner, J., Goldsmith, C. S., Bing Chua, K., Kit Lam, S., Tin Tan, C., Jin Goh, K., Thay Chong, H., Jusoh, R., Rollin, P. E., Ksiazek, T. G., & Zaki, S. R. (2002). Nipah Virus Infection Pathology and Pathogenesis of an Emerging Paramyxoviral Zoonosis. American Journal of Pathology, 161(6). DOI: 10.1016/S0002-9440(10)64493-8
Yadav, P. D., Baid, K., Patil, D. Y., Shirin, T., Rahman, M. Z., Peel, A. J., Epstein, J. H., Montgomery, J. M., Plowright, R. K., Salje, H., Gurley, E. S., Satter, S. M., & Banerjee, A. (2025). A One Health approach to understanding and managing Nipah virus outbreaks. Nature Microbiology, 10(6), 1272–1281. https://doi.org/10.1038/s41564-025-02020-9
https://www.who.int/activities/prioritizing-diseases-for-research-and-development-in-emergency-contexts
https://www.cda.gov.sg/professionals/diseases/nipah-virus-infection/
https://www.who.int/news-room/fact-sheets/detail/nipah-virus
https://www.woah.org/en/disease/nipah-virus/
https://www.who.int/news-room/fact-sheets/detail/nipah-virus
https://www.ncid.sg/Health-Professionals/Joint-MOH-NCID-Guidances/Pages/Guidance%20on%20Nipah%20Virus%20-%20National%20Centre%20for%20Infectious%20Diseases.aspx
https://www.ecdc.europa.eu/en/nipah-virus-disease